Описание патологии. Причины синдрома грушевидной мышцы
Если у вас болит ягодица или бедро, или сразу – и то, и другое – это ещё не значит, что у вас синдром грушевидной мышцы.
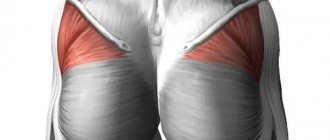
Мышцы таза. Грушевидная мышца.
Вокруг синдрома грушевидной мышцы сложилась парадоксальная ситуация. С одной стороны – этот синдром считается самой распространённой туннельной невропатией, о нём давно и хорошо всё известно, а его изучение включено в базовую программу подготовки врачей неврологов во всех медицинских вузах страны. Но, с другой стороны – синдром грушевидной мышцы продолжают регулярно путать с другими болевыми синдромами этой части тела.
Понимая причины и механизмы болезни – поймём, как её устранить.
Существует классификация, которая делит причины синдрома грушевидной мышцы на первичные-вторичные, вертеброгенные-невертеброгенные, локальные-нелокальные и т.д. Не перегружая вас медицинскими терминами — коротко и понятно, опишем суть этих причин, а чуть ниже расскажем о взаимосвязи синдрома грушевидной мышцы с позвоночником, грыжей диска и корешковым синдромом.
Первичной причиной синдрома грушевидной мышцы считается миофасциальный синдром.
Вторичной причиной — заболевания крестцово-подвздошного сочленения, гинекологические, урологические и проктологические болезни или, как их ещё называют – заболевания малого таза.
Мануальная терапия успешно справляется, как с первичными, так и с вторичными синдромами грушевидной мышцы. Однако лечение вторичных – это, в большей степени, удел профильных врачей – ревматологов, гинекологов, урологов или проктологов. Судите сами. Вторичный синдром грушевидной мышцы возникает на фоне длительно существующей патологии малого таза. Ключевое слово – «длительно». За это время у пациента формируется подсознательная установка воспринимать любой симптом в области ягодиц, таза или бёдер, как очередное проявление своей болезни. Поэтому боль грушевидной мышцы он тоже расценит именно так и, отчасти, будет прав. И как он поступит? Правильно — он обратится к своему лечащему врачу – ревматологу, гинекологу, урологу или проктологу, а тот, скорее всего, тоже расценит боль, как обострение патологии малого таза и, машинально, приступит к лечению. К счастью, такой подход, хотя и оставляет вторичный грушевидный синдром без прямого лечения, но часто даёт положительный результат за счёт воздействия на первопричину. И, лишь, когда лечение первопричины не снимает проблему – а это бывает в запущенных случаях вторичного синдрома грушевидной мышцы – ревматолог, гинеколог, уролог или проктолог направляют пациента к мануальному терапевту, чтобы общими усилиями победить болезнь. Вот почему пациенты с вторичным синдромом грушевидной мышцы редко попадают к мануальному терапевту напрямую. Они сначала обращаются к своему «привычному» врачу: ревматологу, гинекологу, урологу или проктологу.
Отсюда следуют два вывода.
- Не запускайте ни одной болезни. Это чревато не только усугублением самой патологии, но и порождением новых проблем.
- Если вы не страдаете сложной затяжной патологией малого таза, но при этом, вы считаете, что ваша боль – это синдром грушевидной мышцы, значит, это не вторичный, а первичный синдром. Следовательно, можете сразу обращаться к мануальному терапевту, который во всём разберётся. И ещё: никогда не ставьте диагноз сами себе и не занимайтесь самолечением. Оставьте решение этих вопросов врачам — это их компетенция. А вам нужно, всего лишь, найти опытного доктора.
При выборе клиники — главное — попасть к опытному и знающему врачу.
Первичные причины синдрома грушевидной мышцы — это, чаще всего, миофасциальный синдром
.
Миофасциальный синдром
— это болезнь, при которой в мышцах появляются небольшие участки напряжения, называемые триггерными точками. При активации этих точек возникает боль, которая может ощущаться не только там, где находится сама триггерная точка, но и в других местах. Это называется — отражённая боль. Кроме того, миофасциальный синдром подавляет сократительную способность мускулатуры, из-за чего мышца теряет свои физиологические свойства и сама может стать причиной следующего витка патологии.
Миофасциальный синдром грушевидной мышцы
Причины возникновения
Миф №1 Цитата из уважаемого ресурса: «Многие считают, что это (возникновение синдрома грушевидной мышцы) происходит, когда грушевидная мышца спазмируется и начинает придавливать нерв к тазовой кости». — Да, причина возникновения боли, определенно в этом, но причина возникновения синдрома в том ЧТО вызвало болезненное сокращение и воспаление в грушевидной мышце.
Причин возникновения столь неприятного состояния довольно много:
- Первичное нарушение грушевидной мышцы (например, при неудачной иньекции с проколом грушевидной мышцы)
- Воспалительные явления в тазобедренном суставе (например, при коксартрозе)
- Заболевания органов малого таза (моче-половая система)
- Проблемы в крестцово-подвздошном сочленении и крестце (травмы, новообразования)
- Ущемление спинномозговых корешков поясничного и крестцового отделов позвоночника
- Истинное воспаление седалищного нерва (встречается довольно редко)
Вопреки расхожему мнению, внешние факторы не имеют сильного влияния на грушевидную мышцу: от ударов и низких температур она защищена большой ягодичной мышцей.
Симптомы и признаки, диагностика
Вся симптоматика синдрома грушевидной мышцы делится на локальные симптомы и симптомы сдавления седалищного нерва и соседствующих с ним сосудисто-нервных структур.
Для понимания этого важно обратить внимание на две основные функции грушевидной мышцы, которые лежат в основе большинства случаев синдрома грушевидной мышцы.
Первая — «прижимание» головки бедра к вертлужной впадине тазовой кости (головка бедра с одной стороны и вертлужная впадина — с другой — это и есть тазобедренный сустав). Когда человек лежит или сидит, головка его бедра не прижата к тазу и тазобедренный сустав находится, как бы, «на нейтральной скорости», как стоящий на месте автомобиль с работающим двигателем. Но стоит человеку начать движение — вставать/идти — грушевидная мышца, тут же, включается и плотно прижимает головку бедра к вертлужной впадине — возникает «сцепление». Тем самым «шарнир» тазобедренного сустава приходит в рабочее состояние, активно участвуя в подъеме тела в вертикальное положение или ходьбе.
Функция синергизма с большой ягодичной мышцей — становится наиболее актуальной, когда большая ягодичная мышца, по каким-то причинам, выходит из строя. Тогда, взяв на себя значительную часть работы, грушевидная мышца начинает перегружаться. Всё! Патологические процессы запущены, путь к переутомлению грушевидной мышцы, её спазму и дальнейшему развитию синдрома грушевидной мышцы — открыт. Теперь возникновение болей — это лишь вопрос времени, спустя которое человек начнёт ощущать боль в ягодичной области.
Боль в ягодичной области может быть разной: тянущей, ноющей, «мозжащей», усиливающейся стоя, сидя на корточках или при ходьбе. Но, в любом случае, это – локальные симптомы.
Нелокальные симптомы — это симптомы сдавления седалищного нерва. Для понимания их механизма нужно знать, что грушевидная мышца соседствует с седалищным нервом.
Если рассмотреть ягодичную область послойно, то в самой глубине располагаются кости и связки таза, сверху на них лежит седалищный нерв, а уже над нервом расположена сама грушевидная мышца. Образуется, своего рода, туннель, в котором седалищный нерв находится между костно-связочными структурами и грушевидной мышцей.
Здоровая мышца на нерв не давит. Но, стоит возникнуть патологии и грушевидная мышца, тут же, начнёт спазмироваться, твердеть и прижимать нерв к костно-связочным структурам. Это и есть начало туннельного синдрома или туннельной невропатии. Сдавление седалищного нерва нарушает прохождение по нему импульсов. Каких именно? Поскольку седалищный нерв является смешанным нервом, то есть, в его состав входят, как чувствительные, так и двигательные волокна, то ущемление седалищного нерва приводит к нарушению и чувствительных, и двигательных импульсов. Это проявляется симптомами нарушения чувствительности — «мурашки», «иголочки» и онемение в ноге и двигательными симптомами — «ватность», подкашивание и слабость ноги. Наверняка, вы сталкивались с чем-то подобным, когда «пересиживали» ногу. Но, при синдроме грушевидной мышцы, такие ощущения беспокоят, почти, не переставая. Кроме того пациенту с ущемлением седалищного нерва сложно устоять на пятках или носках.
Кстати, боли по задней поверхности ноги, многие десятилетия, прочно связывали именно с седалищным нервом и называли их ишиалгия или ишиас от латинского названия седалищного нерва – n. ischiadicus (нервус ишиадикус). Современная медицина пересмотрела и существенно расширила представления о возможных причинах такой боли. На сегодняшний день известно более десятка причин, по которым могут возникнуть боли в зоне ягодицы и бедра. Самой известной причиной, кроме синдрома грушевидной мышцы, является корешковый синдром, а также миофасциальный синдром целого ряда мышц.
Запишитесь на диагностику Грушевидной мышцы
- Выясним, каким синдромом вызваны симптомы — грушевидным, корешковым или миофасциальным; протестируем мышцы на наличие активных и латентных триггерных точек.
- Продолжительность диагностики — 30 минут. Это полноценное обследование, а не 2-х минутные «ощупывания» для галочки.
- Диагностику проводит лично доктор Власенко А.А., врач с 30-летним опытом, эксперт в области лечения миофасциального и корешкового синдромов.
Доктор Власенко Александр Адольфович, невролог, врач мануальной терапии
Записаться на диагностику
Анатомия ягодичных мышц
В каждой ягодице содержится 12 мышц и 20 связок. Все они формируют рельеф «пятой точки». Основными и наиболее крупными являются большая, средняя и малая ягодичная мышцы. Благодаря их слаженной работе человек способен ходить и удерживать равновесие.
Советуем почитать: За сколько можно накачать пресс: как долго заниматься, чтобы получить результат, – неделю, месяц, какое время нужно, чтобы появились кубики
Большая мышца
Эта мышца покрывает практически все ягодицы и расположена в поверхностном слое. Именно она отвечает за выпячивание «пятой точки».
Благодаря ей осуществляются движения тазобедренных суставов, отведение ноги назад, а также вертикальное положение тела.
Её активно используют спортсмены игровых видов спорта — футбола, хоккея, баскетбола, волейбола. Этот мускул имеет форму ромба и состоит из грубых волокон.
Средняя мышца
Этот мускул размещается в верхней части ягодиц, под большой мышцей. Своей формой напоминает треугольник.
Функция этой мышцы — отведение бедра внутрь, кнаружи, в стороны. Если человек становится на одну ногу, то средняя мышца осуществляет наклон корпуса в сторону опорной конечности.
Малая мышца
Советуем почитать: PROCEDOS; ТОП 5 Вопросов к Ярославу Сойникову
Как и предыдущая, напоминает по форме треугольник. Её функции такие же, как у средней, — осуществление движений бёдер, приведение корпуса к опорной конечности в ходе стойки на одной ноге.
При ходьбе происходит сокращение малой мышцы, что не даёт тазу наклоняться к переносимой конечности.
Методы лечения. Какой врач лечит синдром грушевидной мышцы?
В лечении синдрома грушевидной мышцы применяют комплексный подход. Он включает воздействия на все уровни, вовлеченные в формирование порочного круга болевого синдрома. Первостепенное значение имеют методы местного воздействия на измененные мышечно-фасциальные структуры. Наиболее успешный метод лечения синдрома грушевидной мышцы – это мягкая мануальная терапия. Мануальный терапевт – это врач, который лечит синдром грушевидной мышцы. В мягкое мануальное лечение входит пассивное растяжение мышц. Компрессия болевых миофасциальных точек — надавливание кончиками пальцев на выявленные во время диагностики триггерные точки от нескольких секунд до минуты, с постепенным увеличением силы давления до полного устранение болевого синдрома. Постизометрическая релаксация ПИР – расслабление мышц после их произвольного напряжения. При необходимости – мягкая коррекция позвонков. Проведение глубокого тканевого расслабляющего массажа и др.
Мягкая мануальная терапия является базовым методом лечения синдрома грушевидной мышцы и, в подавляющем большинстве случаев, даёт полноценный лечебный эффект. Однако в запущенных случаях болезни или при наличии сопутствующей патологии целесообразно использовать медикаментозное лечение: нестероидные и стероидные противовоспалительные препараты, миорелаксанты, витамины группы В, производные тиоктовой (альфа-липоевой) кислоты и другие нейротропные препараты, анальгетики, антиконвульсанты, трициклические антидепрессанты, анксиолитики и др.
В восстановительном периоде показано ЛФК.
При лечении вторичного синдрома грушевидной мышцы, наряду с мануальной терапией и методами, описанными выше, необходимо проводить лечение основного заболевания.
Симптомы
Примерно в 70% сначала происходит поражение ягодично-крестцовой зоны. Боли носят постоянный характер, часто тянущие и ноющие. Они усиливаются во время ходьбы, приседаний, приведении бедра. Для снижения дискомфорта пациенту приходится разводить ноги в стороны. Со временем к симптомам добавляются боли по ходу седалищного нерва – ишиалгии. Появляются прострелы, идущие от стопы до ягодиц. В зоне локализации СГМ снижается болевая чувствительность и возникает жжение.
Постепенно развивается гипотония мускулатуры стопы и голени. При тотальной компрессии нервных волокон может развиться «болтающаяся стопа». К основным проявлениям добавляется перемежающаяся хромота, являющаяся следствием сдавливания сосудов. Это же нарушение приводит к снижению температуры ноги, бледности кожных покровов и онемению пальцев.
Преимущества лечения в клинике «Спина Здорова»
- Гарантия полноценного и квалифицированного лечения. Слово «полноценное» является ключевым в нашей работе.
- Высокая квалификация и большой практический опыт — 30 лет.
- Каждый случай мы рассматриваем индивидуально и всесторонне — никакого формализма.
- Эффект синергии.
- Гарантия честного отношения и честной цены.
- Расположение в двух шагах от метро в самом центре Москвы.
Остеопатическое лечение
Остеопатическое лечение не просто воздействует на больное место, а лечит весь организм в целом, врач «прослушивает тело руками». Все органы и системы постоянно пульсируют, а спазмы и напряжения искажают картину, характерную для организма здорового человека. Величина этих пульсаций ничтожна, но доступна чутким рукам остеопата.
Исследовав эти микропульсации, врач определяет причину синдрома и устраняет напряжение мускулатуры. Мышечные ткани и связки растягиваются и расслабляются, а врач при помощи мягких движений смещает органы и ткани, чтобы вернуть их в нормальное анатомическое положение.
Особую роль в остеопатическом лечении играет остеопатическая коррекция костей, мускулатуры и связок таза, а также пояснично-крестцового отдела позвоночника. Мягкая мышечно-фасциальная релаксация Musculus piriformis быстро восстанавливает нормальное состояние и устраняет причину синдрома – компрессию седалищного нерва и сосудов. В особо тяжелых случаях программа лечения дополняется лекарственной медикаментозной блокадой ГМ.
ЛФК в программе лечения
После снятия острого болевого синдрома результаты остеопатического лечения закрепляют при помощи лечебной физкультуры. Это позволяет избежать повторного обострения синдрома. Упражнения выполняются под руководством инструктора. Программа включает выполнение специальных комплексов, направленных на укрепление: • мышечного корсета поясницы; • ягодиц; • нижних конечностей. Также проводится работа с другими отделами опорно-двигательного аппарата.
Лечение СГМ направлено не на купирование симптомов, а на устранение первопричины синдрома. Поэтому любое обезболивание без лечения провоцирующего фактора бессмысленно. Упражнения, которые назначаются пациентам, направлены на полноценное расслабление мышечно-связочной системы, а также на активацию антагонистов в движении пояснично-крестцового отдела